En España, el 50% de las personas que requieren cuidados paliativos no los reciben
Nuestro país es uno de los pocos en Europa donde la medicina paliativa no es una especialidad, según los expertos
«Es bonito ver cómo una persona repasa su vida, da gracias, pide perdón y se despide. Es un proceso de tristeza y lágrimas, pero lleno de cariño y ternura»
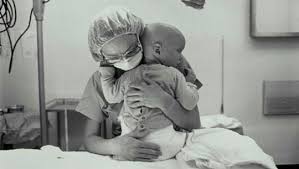
«Parece que los niños no se mueren y sí lo hacen. Un día le toca a uno y otro podría ser el mío». Marta logra arrojar esta idea del tirón, casi sin respirar y con una expresión en la cara que sólo puede entender en su sentido completo su marido Agustín, el padre de Javier. Juntos comparten la situación de su pequeño, un niño de cinco años que apenas puede moverse, se alimenta a través de sonda nasogástrica y no se comunica. «No sé si tiene frío o calor o si le duele algo«, apunta la madre. A los tres años le diagnosticaron una rara enfermedad que sólo tienen otros 17 menores en todo el mundo. Un síndrome para el que la medicina no tiene cura, pero sí puede ofrecerle los llamados cuidados paliativos, tan temidos como agradecidos, tanto para el paciente como para sus familiares.
«Intentábamos normalizar en casa una situación que no era sostenible», reconoce Marta. Continuas infecciones, crisis epilépticas, cursos para aprender a cubrir las necesidades de Javier y una hija de nueve años que acusaba un nuevo funcionamiento familiar que giraba en torno al más pequeño. Su enfermedad le hace dependiente las 24 horas del día, por lo que Marta tuvo que dejar de trabajar y su marido empezó a hacerlo en el domicilio. «No podemos faltar ninguno de los dos. Nos turnamos para dormir porque en cualquier complicación respiratoria que no advirtamos, podemos perderle», argumenta el padre.
La entrada en escena de los cuidados paliativos ha sido fundamental para esta familia, especialmente desde que les han facilitado una plaza en uno de los escasos centros de día que hay en España especializado en población pediátrica, en el Hospital Centro de Cuidados Laguna (Madrid). Un ‘respiro’ familiar del que hacen uso cuatro días a la semana, de nueve de la mañana a cinco de la tarde. «Podemos desayunar con nuestra hija, dedicarle tiempo, hacer la compra, nos hemos vuelto a reubicar en la familia, recargar pilas e incluso montar una empresa…». Como subraya la madre, con esta ayuda se sienten apoyados. «A Javier le ve todos los días un médico y le atienden enfermeras con las que tengo una relación muy valiosa, comentamos cada día, nos damos ideas. Le entienden como yo…».
Un buen final
Los cuidados palitivos no son una pastilla que devuelva la salud, pero sí una dosis de consuelo, últimos deseos y voluntades, acompañamiento, alivio del dolor, dignidad y paz para enfermos como el pequeño Javier y sus seres queridos. También es una ayuda para cumplir los últimos deseos y voluntades en la recta final de una enfermedad terminal, crucial sea cual sea la edad.
«La muerte forma parte de la vida, al igual que el nacimiento. Ambos acontecimientos se envuelven de dolor y sangre y hay que darles un sentido», relata Alonso García de la Puente, psicólogo que trabaja en el Hospital Laguna gracias al apoyo de la Fundación Obra Social ‘la Caixa’. Precisamente el primer caso al que se enfrentó este sanitario era un bebé que «murió a los tres días de nacer por una meningitis». Aquel día se llevó un ‘almacén’ repleto de emociones a casa y, aunque han pasado ya seis años, a veces le sigue ocurriendo: «Cuando ves a un paciente con tu misma edad, alguien que te recuerda a tu madre y especialmente cuando el afectado niega su situación y resulta imposible hacerle ver que lo tiene todo para despedirse y cerrar su vida en paz. Mantener una conversación pendiente con su hijo, dejar su receta favorita para que su nieto la disfrute, decir a sus familiares que les quiere, pedir perdón, dar las gracias… Da mucha rabia cuando alguien se va sin despedirse. Te frustra como profesional».
El objetivo de la medicina paliativa no es que el paciente viva, por lo que la muerte no es un fracaso. «El triunfo es que fallezca bien», matiza el psicólogo. Para ello, Yolanda Zuriarrain, médico de Cuidados Paliativos del mismo hospital, subraya el alivio del dolor: «Tenemos un amplio menú de opioides que hay que saber manejar para mitigar estos síntomas».
Y más allá del físico, hay otros dolores que no se tratan con morfina y que adquieren un papel coprotagonista en estas consultas médicas. Se respira mucha escucha, gestos, caricias, ternura, comprensión… «Acogemos estando presentes, con los cinco sentidos, sin pensar en el móvil ni en el siguiente paciente, cinco minutos, 10, una hora… Lo que necesite», describe Alonso García.
Un abordaje de amor
Médicos, personal de enfermería, auxiliares, psicólogos, trabajadores sociales y un capellán. Dicen que quienes trabajan en este tipo de contextos están hechos de otra pasta. Zuriarrain define su trabajo como «un abordaje de amor. Un modo especial de cuidar a los más vulnerables. Hay que ser expandido, para dar y recibir. Aprendo tanto de los pacientes… De su categoría para afrontar, para sacar fuerzas. Ellos te reconfortan».
El psicólogo García de la Puente, inspirado en sus inicios por el poema Ars moriendi («Morir es… Una flor hay, en el sueño -que, al despertar, no está ya en nuestras manos-…», de Manuel Machado), describe su día a día como un baile. «Hay que agarrarse al paciente y dejarse llevar, que sea él quien te guíe. Hay que darle la oportunidad de que hable, pregunte…». En medio de la pista, «cogemos su sufrimiento, lo sostenemos, los digerimos, lo filtramos y se lo devolvemos de una forma que sea abarcable».
Entre filtro y filtro, quedan posos que conviene limpiar, aunque es cierto que con el tiempo, el personal sanitario va adquiriendo recursos de afrontamiento. Ejercicio físico, actividades al aire libre, reflexión y meditación… «A mí la fe cristiana me ayuda mucho», puntualiza el psicólogo. «Es bonito ver cómo una persona repasa su vida, da gracias, pide perdón, se despide, tiene la capacidad de cerrar su ciclo, estar con los suyos y quedarse con lo importante y necesario: el amor. Es un proceso con tristeza y lágrimas, pero lleno de cariño y ternura».
La doctora Zuriarrain señala la importancia de autocuidarse: «Recargo ‘energía’ con mi familia, sobre todo con mis sobrinos pequeños, nado, escucho música, hago deporte… Conviene ser equilibrado y no obsesionarse, apoyarse en la terapia grupal que tenemos una vez por semana, para despedirnos de los pacientes fallecidos, para pasar nuestro propio duelo, plantear casos de perfiles negadores y evitadores…».
La medicina paliativa no es una especialidad
El autocuidado es clave para atender a sus pacientes, para recordar que la muerte es ley de vida y que no debería prescindirse de un buen y digno final, aunque en España, el 50% de las personas que requieren cuidados paliativos no los reciben, ni en casa ni en un centro hospitalario. Según denunciaba recientemente Alberto Meléndez, vicepresidente de la Sociedad Española de Cuidados Paliativos (Secpal), «España es uno de los pocos países europeos donde la medicina paliativa no es una especialidad. Existen muy pocos equipos específicos y mal distribuidos por las Comunidades Autónomas».
Visto en directo, el trabajo integral que se realiza en un centro como el Hospital Laguna sobrecoge. En una de las habitaciones nos esperaba Encarna, la madre de Pilar, una mujer de 53 años que lleva seis meses ingresada en este centro. Un tumor cerebral sin expectativa alguna de curación la tiene postrada en la cama y sin capacidad para comunicarse verbalmente. Sólo sus lágrimas hablan de una vida autónoma y rica, con dos hijos y un marido que van a visitarla cada día. Su madre, que tampoco se separa de ella, nos cuenta que ya no podía ni levantarse de la cama y que, aunque desconocía lo que eran los cuidados paliativos, se siente muy agradecida por la sensibilidad con la que su hija está siendo atendida. «Ver que no puede valerse por sí sola es una pena muy grande para una madre».
El paciente que recibe la última visita de la mañana del psicólogo en compañía de este periódico tiene ojos azules, mirada cristalina, expresiva y en absoluto esquiva. José Luis (49 años) nos recibe con alegría y una actitud jovial. Ingresó hace menos de una semana. «Tengo cáncer de páncreas y no asimilo los alimentos». Vivía con su hermana, pero ella trabaja y ya no podía estar solo. Él mismo se informó sobre los cuidados paliativos en internet. «Sé para qué son. Lo llevo bien…». Y corrige: «No hombre, no tiro cohetes, pero lo tengo asumido».
Es uno de esos pacientes que necesita hablar abiertamente de su situación, pero no puede hacerlo con sus familiares. «Intentamos protegernos», explica. Por eso le ha pedido a Alonso una visita diaria: «Me gustaría hablar de cómo va a ser mi final, me preocupa el dolor, cuánto tiempo me queda y si lo puedo alargar. No tiro la toalla, pero sé que está complicado».
Fuente: http://www.elmundo.es/ciencia-y-salud/salud/2018/05/10/5af3300dca474108618b4582.html
